Il movimento è medicina
Il signor Meyer torna dalla fisioterapista che in passato ha già trattato con successo il suo mal di schiena ricorrente. Ma questa volta i disturbi sono davvero gli stessi di un tempo?
Testo: Katrin Tschupp
Negli ultimi sette anni il signor Meyer, impiegato di banca 56enne, si è ripetutamente sottoposto a fisioterapia per un mal di schiena ricorrente. Modifiche comportamentali, esercizi da fare a casa, tecniche manuali e indicazioni hanno finora ottenuto buoni risultati. Adesso il signor Meyer torna dalla sua fisioterapista come paziente pagante: da sei giorni accusa un dolore sordo al torace inferiore senza fattori scatenanti riconoscibili. Diversamente da quanto avveniva in passato, il dolore non interessa la zona lombare, non dipende dalla posizione o dall’attività e i consueti esercizi non sono di giovamento. A volte il paziente si sveglia di notte per il dolore, cosa che attribuisce allo stress sul lavoro. Non ha patologie di base, però fuma da quarant’anni e beve regolarmente alcolici. A causa di una lesione alla spalla riportata giocando a pallamano da cinque settimane il signor Meyer assume due volte al giorno 500 mg di naprossene, un farmaco antinfiammatorio non steroideo (FANS). Non fa uso di altri medicamenti. Il dolore alla spalla migliora lentamente – ma il mal di schiena no.
La terapista drizza le antenne, perché il modo in cui si presenta il dolore non è compatibile con un pattern muscoloscheletrico già noto. Interpreta come «red flags» (vedi riquadro) l’insorgere del dolore senza fattori scatenanti, la sua nuova sede, l’assenza di fattori allevianti e i dolori notturni occasionali. Inoltre considera preoccupante l’assunzione di naprossene senza gastroprotettori, perché alti dosaggi di FANS comportano il rischio di sviluppare patologie del tratto gastrointestinale (Rudolph & Weiler, 2017). Inoltre la sezione inferiore del tratto toracico della colonna vertebrale è una sede tipicamente associata a disturbi duodenali (Cavallaro Goodman & Fuller, 2015). La fisioterapista decide di effettuare una «Review of Systems» (ROS, vedi riquadro) per l’apparato gastrointestinale, poiché alcune strutture viscerali possono causare anche mal di schiena. In risposta alle domande sull’apparato gastrointestinale il signor Meyer riferisce che i suoi dolori si attenuano subito dopo mangiato, mentre aumentano nel corso della mattina e del pomeriggio. Soffre anche di nausea e inappetenza. Nella fisioterapista cresce il dubbio che non si tratti di un mal di schiena aspecifico, poiché il dolore non è riproducibile né all’esame attivo né a quello passivo. Alla luce di questo sospetto, la professionista consiglia al signor Meyer di sottoporsi subito a un controllo medico e lo aiuta a organizzarlo. Il medico di famiglia ipotizza un’ulcera duodenale che viene poi confermata da ulteriori accertamenti. Il medico interrompe l’assunzione di FANS e prescrive un inibitore della pompa protonica. Il mal di schiena e gli altri disturbi scompaiono completamente in poche settimane.
Le red flags sono singoli sintomi riscontrati in modo soggettivo e/o oggettivo la cui presenza può accrescere la probabilità di una patologia non ancora diagnosticata (Finucane et al., 2020; Henschke et al., 2009).
Esempi di red flags:
– Sintomi non compatibili con un pattern neuromuscolare o muscoloscheletrico già noto (Boissonnault & Ross, 2012)
– Informazioni emerse dalla storia medica, dall’anamnesi familiare o dalla lista di medicamenti (Finucane et al., 2020)
– Non riproducibilità di sintomi tipici (Boissonnault, 2015; Finucane et al., 2020)
– Nessun miglioramento malgrado la terapia (Boissonnault & Ross, 2012)
La Review of Systems (ROS) include specifiche domande di screening su diversi organi e apparati. L’uso di domande sistematiche consente di scoprire possibili malattie non ancora diagnosticate (Phillips et al., 2017). Il metodo viene utilizzato anche da altre categorie di professionisti della sanità come ad es. medici e nurse practitioners.
La sicurezza dei pazienti è sempre al primo posto. A ogni primo trattamento e a quelli successivi, i fisioterapisti devono accertare che i sintomi non rimandino a una patologia non ancora diagnosticata (APTA, 2025; Ross & Boissonnault, 2010). Bisogna escludere possibili patologie gravi come fratture, metastasi o cause organiche dei sintomi (Boissonnault & Ross, 2012; Finucane et al., 2020).
Il riconoscimento precoce delle red flags può influire positivamente sulla morbilità e mortalità dei pazienti e migliorare l’esito del trattamento (Maselli et al., 2022; Boissonnault & Ross, 2012). A tale fine è utile condurre uno screening strutturato (Finucane et al., 2020; Boissonnault, 2015). Prima del trattamento iniziale è possibile consegnare un questionario di primo contatto. Questo strumento di screening generico comprende domande su storia medica, anamnesi familiare, uso di farmaci, condizioni generali e vari sintomi (Boissonnault, 2015). In caso di risposte positive vengono fatte domande più approfondite per accertare la presenza di red flags (Finucane et al., 2020). La maggior parte dei pazienti presenta almeno una red flag. Raramente un’unica red flag positiva è significativa – tuttavia più red flags concomitanti aumentano il sospetto di una patologia seria (Maselli et al., 2022; Finucane et al., 2020). In base alle risposte i fisioterapisti decidono se avvalersi di un metodo più capillare quale la ROS (Boissonnault, 2015).

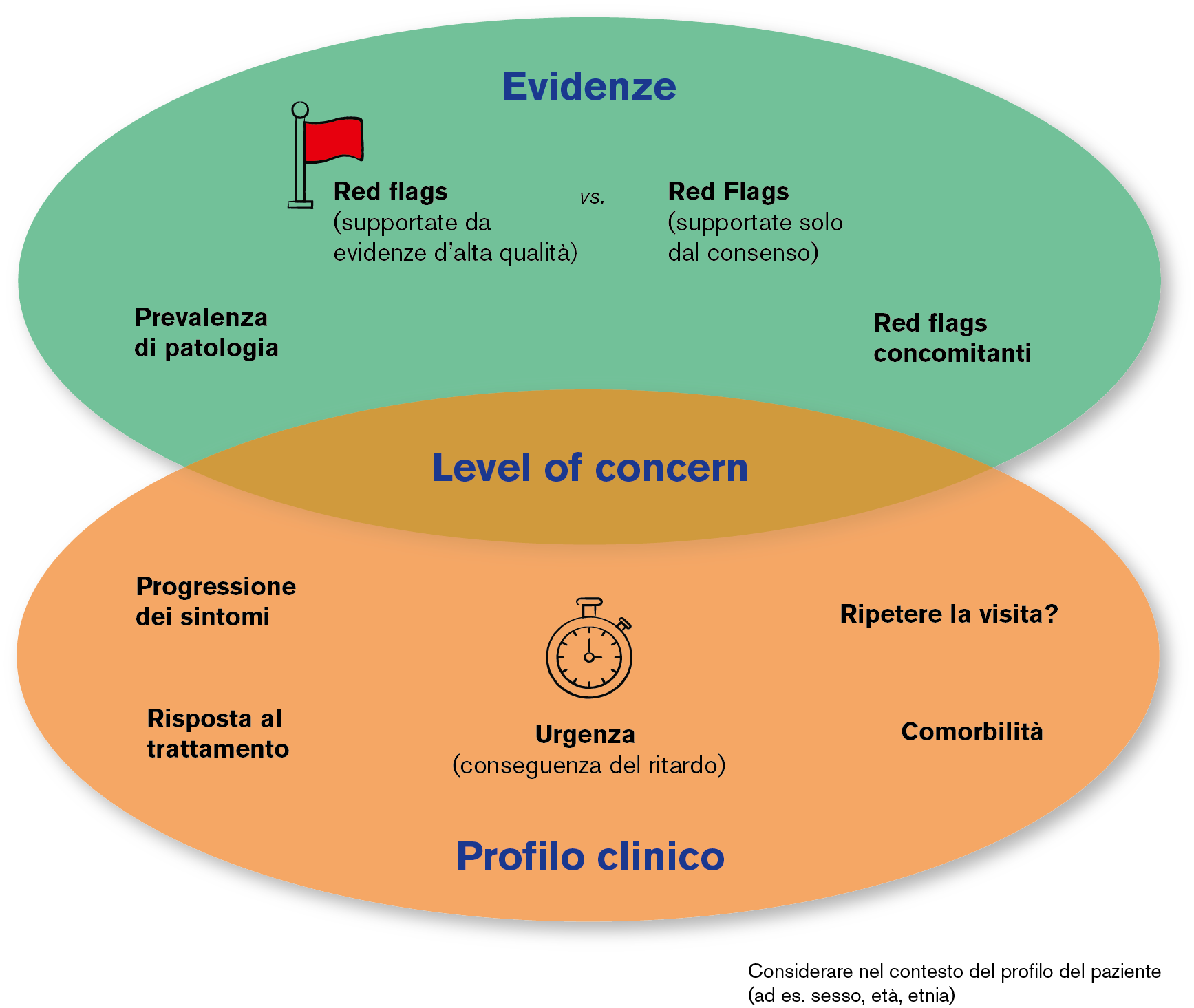
Le informazioni raccolte vengono valutate in modo sistematico. A sostegno del «clinical reasoning» (ragionamento clinico) può essere utilizzato un framework internazionale appositamente concepito per lo screening delle red flags (Fig. 1). In presenza di un determinato «level of concern» (livello di preoccupazione) e della necessità di (ri)invio del paziente al medico, non vengono prese in considerazione solo le red flags e le relative evidenze, ma anche altri fattori come comorbilità e prevalenza di una possibile patologia. Inoltre nel processo di ragionamento clinico va tenuto conto anche dei medicamenti e dei loro effetti collaterali, dei valori degli esami di laboratorio e della diagnostica per immagini.
Qualsiasi processo di ragionamento clinico complesso si conclude con una diagnosi fisioterapica. Questo può anche significare che non emerge alcun normale pattern clinico ed è richiesto un accertamento medico. Poiché molte malattie gravi inizialmente si presentano spesso sotto forma di disturbi innocui e solo in un secondo momento si manifestano come patologie serie (Ross & Boissonnault, 2010; Boissonnault & Ross, 2012), è importante ripetere lo screening – non solo all’inizio, ma anche all’insorgere di nuovi sintomi o in caso di insuccesso della terapia.
Nel caso del signor Meyer, la fisioterapista ha identificato più fattori di rischio di ulcera duodenale: l’uso prolungato e ad alte dosi di naprossene e il consumo di nicotina e alcol. Sintomi come nausea, inappetenza e dolore a stomaco vuoto (risvegli notturni, aumento del dolore nel corso della mattina e del pomeriggio, quando gli alimenti hanno già attraversato il tratto superiore dell’intestino) sono stati rilevati in modo mirato con la ROS e forse sarebbero potuti emergere già in un questionario di primo contatto. Questi riscontri, in concomitanza con sintomi non riproducibili, hanno generato un alto level of concern.
Solo grazie allo screening strutturato e all’anamnesi differenziata la fisioterapista ha capito rapidamente che non si trattava di un mal di schiena aspecifico e che era necessario un accertamento medico immediato. Il caso qui esposto evidenzia che lo screening delle red flags non è un’opzione, ma un dovere.
Particolare attenzione va prestata a pazienti noti con sintomi presumibilmente noti o numerosi fattori psicosociali o ai pazienti di lungo corso. In simili circostanze ripetere regolarmente l’anamnesi è particolarmente importante.
Il caso qui presentato è fittizio, ma la situazione del tutto verosimile. Se il signor Meyer fosse stato un vero paziente, il suo caso avrebbe anche dovuto essere registrato nel «Critical Incident Reporting System» (CIRS, vedi riquadro). I casi CIRS segnalati contribuiscono ad aumentare la consapevolezza dei fisioterapisti verso le red flags e a migliorare la sicurezza dei pazienti.
Nel Critical Incident Reporting System (CIRS) di Physioswiss i fisioterapisti possono registrare e analizzare in modo anonimo gli errori, i rischi o gli errori mancati verificatisi nella cura dei pazienti. Registrare e analizzare questi eventi (mancati) indesiderati dovrebbe consentire in futuro di evitarne l’occorrenza e di identificare eventuali pattern.
Maggiori informazioni sul CIRS
American Physical Therapy Association. (2025). Guide to physical therapist practice 4.0. https://guide.apta.org
Boissonnault, W. (2015). Screenen oder nicht screenen – gar keine Frage. Manuelle Therapie, 19(2), 65–70.
Boissonnault, W. G., & Ross, M. D. (2012). Physical therapists referring patients to physicians: A review of case reports and series. Journal of Orthopaedic & Sports Physical Therapy, 42(5), 446–454.
Cavallaro Goodman, C., & Fuller, K. S. (2015). Pathology: Implications for the physical therapist (4th ed.). Elsevier.
Finucane, L. M., Downie, A., Mercer, C., et al. (2020). International framework for red flags for potential serious spinal pathologies. Journal of Orthopaedic & Sports Physical Therapy, 50, 350–372.
Henschke, N., Maher, C. G., Refshauge, K. M., et al. (2009). Prevalence of and screening for serious pathology in patients presenting to primary care settings with acute low back pain. Arthritis & Rheumatism, 60(19), 3072–3080.
Maselli, F., Palladino, M., Barbari, V., et al. (2022). The diagnostic value of red flags in thoracolumbar pain: A systematic review. Disability and Rehabilitation, 44(8), 1190–1206.
Phillips, A., Frank, A. L., Loftin, C., & Shepherd, S. (2017). A detailed review of systems: An educational feature. The Journal for Nurse Practitioners, 13 (10) 681-686.Ross, M. D., & Boissonnault, W. G. (2010). Red flags: To screen or not to screen? Journal of Orthopaedic & Sports Physical Therapy, 40(11), 682–684.
Rudolph, A., & Weiler, S. (2017). Duodenalulkusperforation unter Naproxen. Swiss Medical Forum, 17(36), 756–759.